
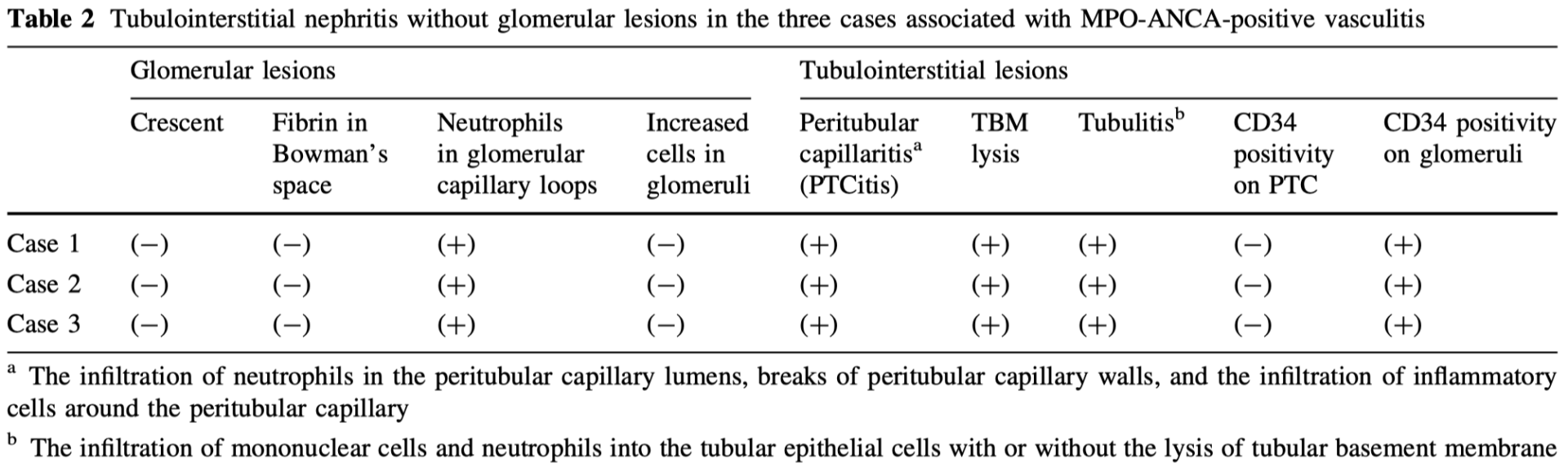
Tubulointerstitial nephritis without glomerular lesions in three patients with myeloperoxidase-ANCA-associated vasculitis. Clin Exp Nephrol. 2009 Dec;13(6):605-13.
【Introduction】
- 腎臓の典型的な病理組織は半月体形成性糸球体腎炎で、通常、尿細管間質性(TI)病変をある程度併発する
- 本疾患におけるこれらのTI病変の多くは、半月対形成に伴うボーマン嚢の破裂、間質における動脈炎・動脈硬化、静脈炎、尿細管炎、あるいは間質に浸潤した炎症性細胞によるサイトカインの放出に起因する二次現象と考えられている
- TI病変の病因に大きく影響していそうな毛細管周囲の血管炎の正確な役割は、薬剤によるMPO-ANCA陽性の可能性とTI腎炎の両方を合併したいくつかの例以外、文献には記載されていない
- 今回糸球体病変を認めず尿細管間質性腎炎のみを呈する症例3例を治療した
- 臨床症状とともに,種々の抗体を用いて免疫組織化学的染色を用いてその病理学的特徴を詳細検討した
腎生検で得られた組織標本は,通常の組織化学的染色に加えて,内皮細胞表面マーカーCD34,von Willebrand因子,IV型コラーゲン,サイトケラチン,Ecadherin,MPOに対する抗体(Abs)を用いて免疫組織化学的染色を行い,検討した。その結果、MPO-ANCA関連腎疾患によるTI腎炎の病態には、尿細管炎だけでなく、尿細管周囲毛細管炎が重要な役割を担っていることが示唆された。
【Results】
1人目の患者所見
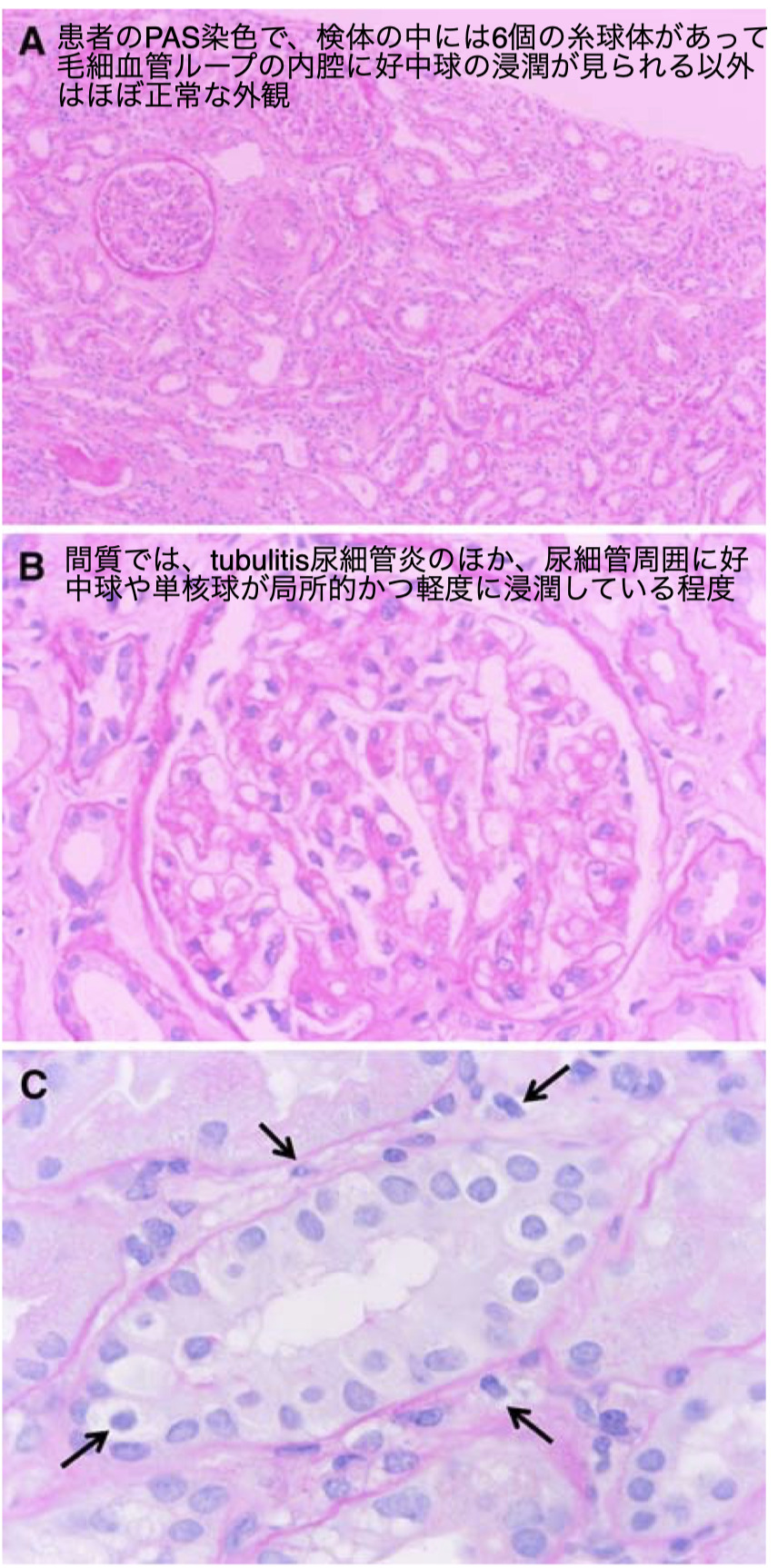
Cの高倍率では、傍尿細管毛細血管に好中球や単核細胞が少数認められ、血管壁が不鮮明、肥厚や消失していた
尿細管炎は、尿細管上皮の単核細胞の浸潤と尿細管基底膜のぼやけや肥厚している所見
動脈炎や細動脈炎は認められなかった
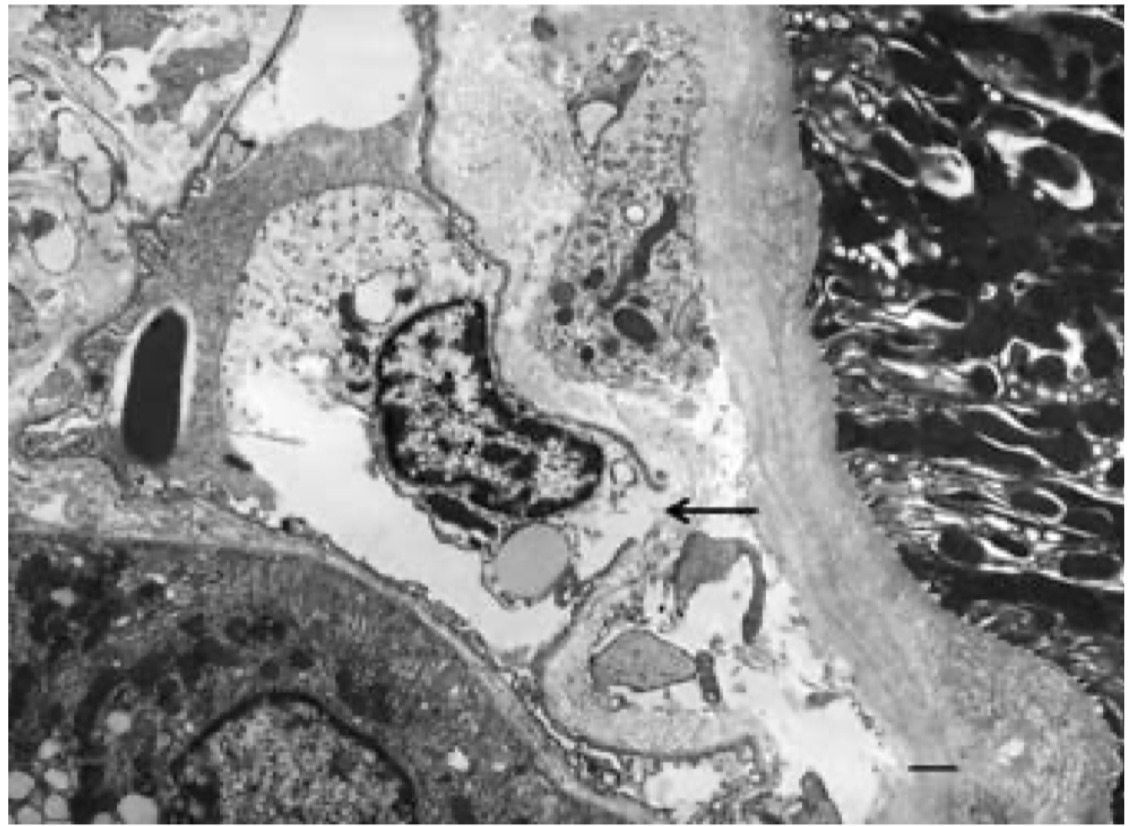
電子顕微鏡では、糸球体や毛細血管に濃厚な沈着は見られなかった。
2人目の患者所見
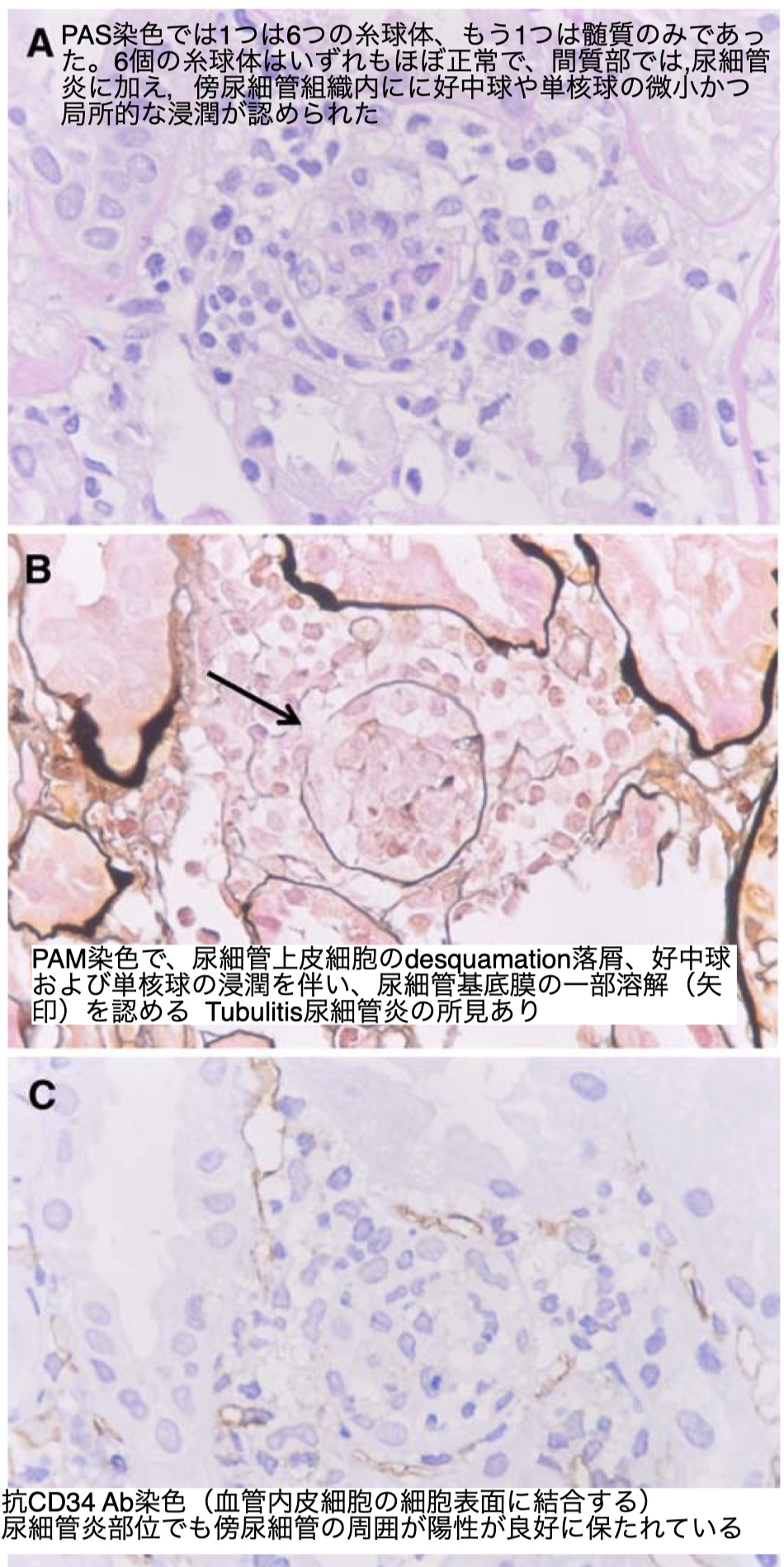
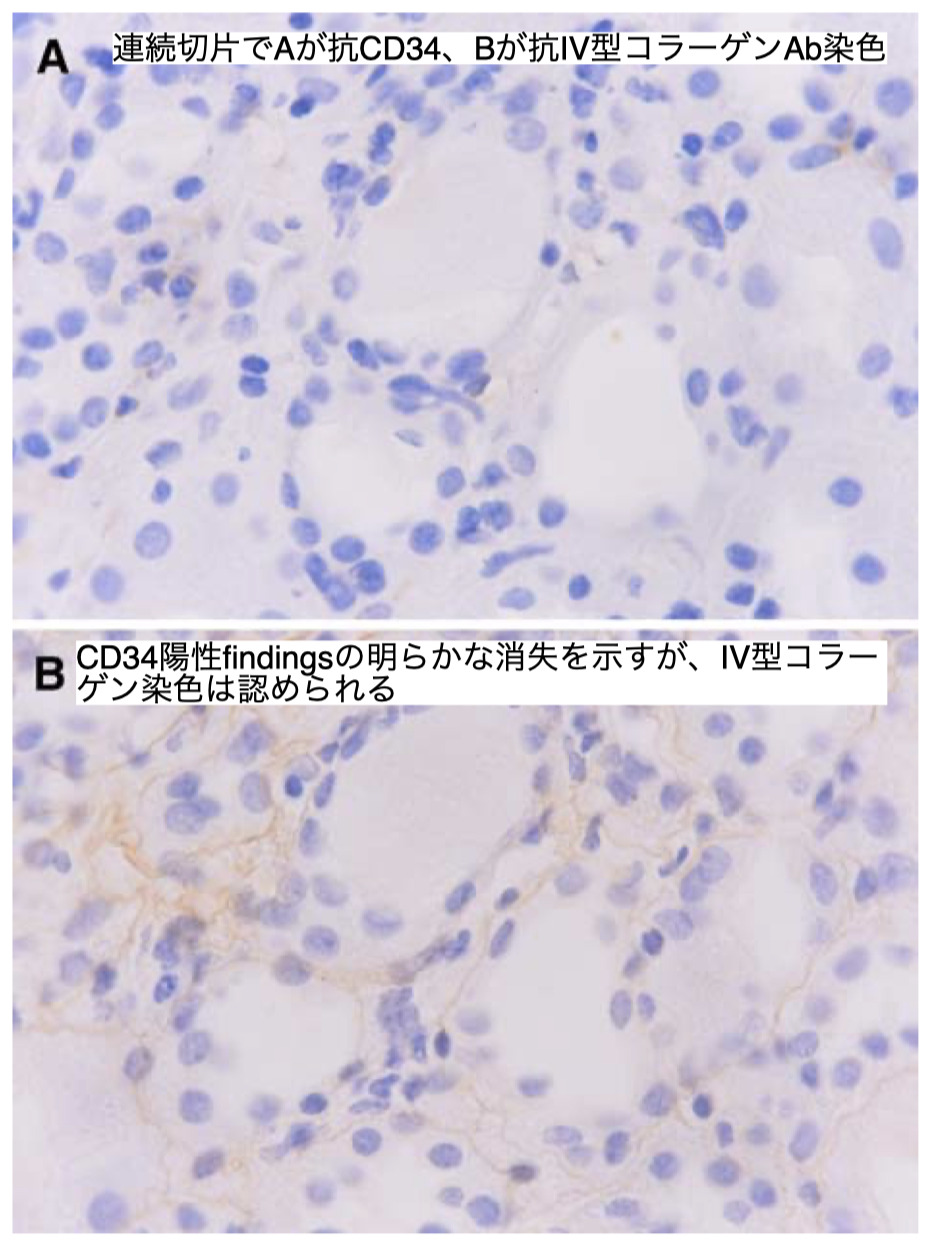
血管壁の検出には、血管内皮細胞の細胞表面に結合するCD34マーカーに対する抗体を利用
右上は65歳健常男性の腎組織で、間質中の傍尿細管毛細血管周囲壁が陽性となっている。
ただし患者の一部の毛細血管周囲壁ではこのマーカーが消失している
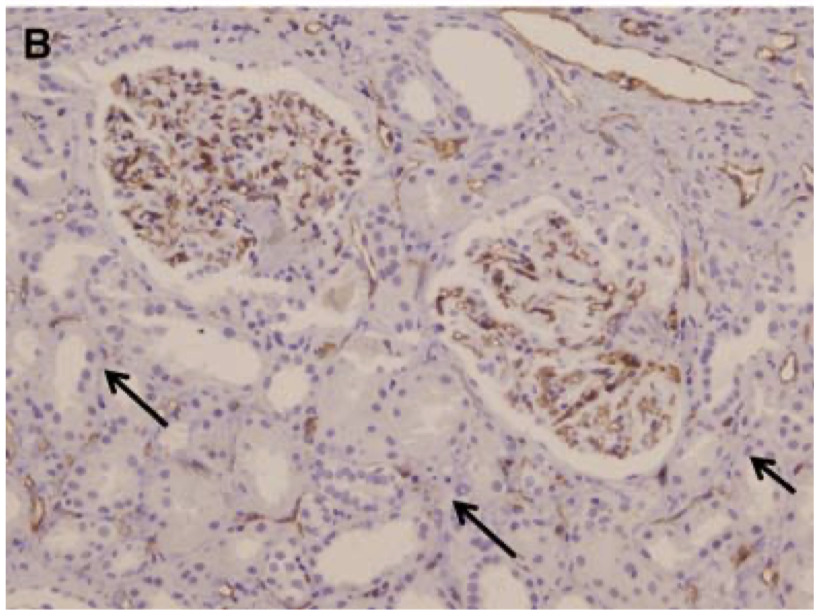 患者の糸球体だが、糸球体は毛細血管壁に沿って良好な染色性を示した
患者の糸球体だが、糸球体は毛細血管壁に沿って良好な染色性を示した
一方、間質中の毛細血管周囲では、毛細血管壁が破壊されているか、一部ではこのマーカーも失われていて、染色の消失が局所的に観察された
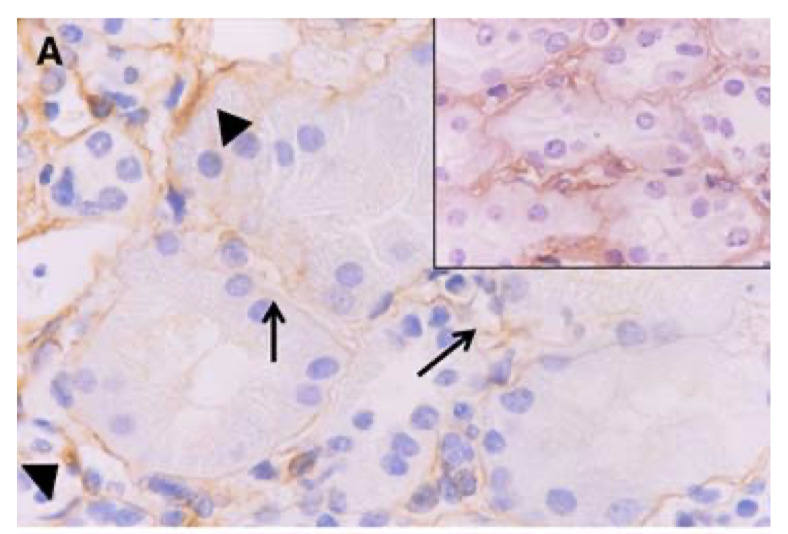
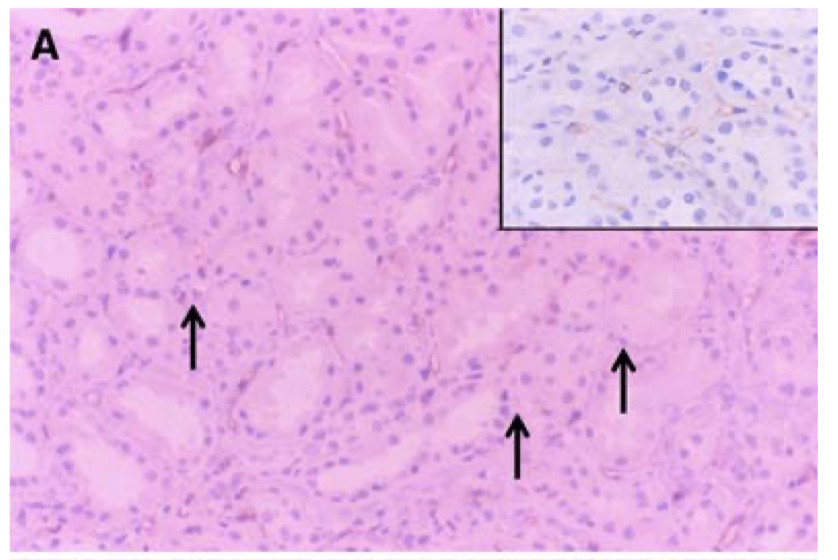
Aは抗IV型コラーゲンAb染色(この抗体は、損傷がない限り、糸球体毛細血管ループ、ボーマン嚢、管状基底膜だけでなく、管周囲毛細血管壁にも陽性染色を示す)
右上の挿絵は健常者で、尿細管基底膜と尿細管周囲毛細血管壁の陽性所見
しかし、→のように患者の尿細管基底膜と毛細血管周囲壁の一部では染色性が低下している部位であったり、やじりのように組織のしわや複製に伴ってその強度が上昇していることがわかる
同様の染色性は、尿細管基底膜でも観察された
またデータには示していないが3例とも糸球体とボーマン嚢でIV型コラーゲン染色が陽性であった
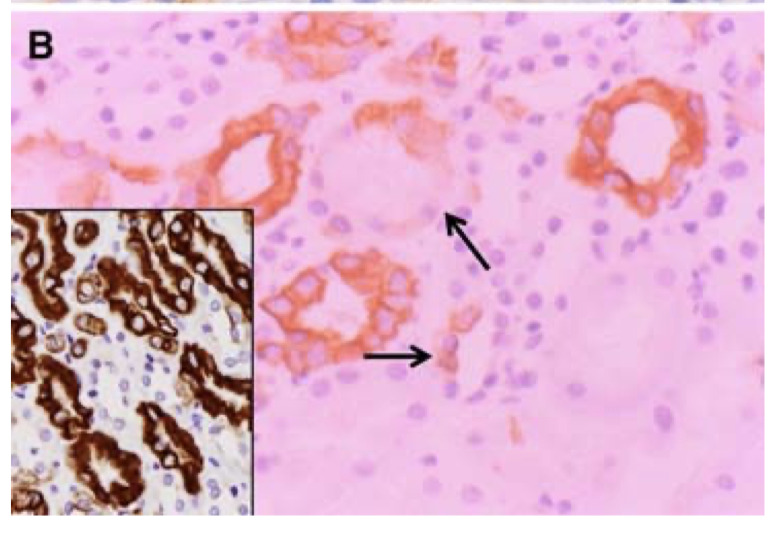
Bは抗サイトケラチンAE1/AE3 Ab染色 ヒト上皮細胞のサイトケラチンに対する抗体
正常腎臓のヘンレ細縁,遠位集合管,皮質集合管,髄質集合管に属する尿細管上皮細胞を染色した
左下は65歳健常男性。患者がさまざまな理由で損傷を受けると,染色性は失われた
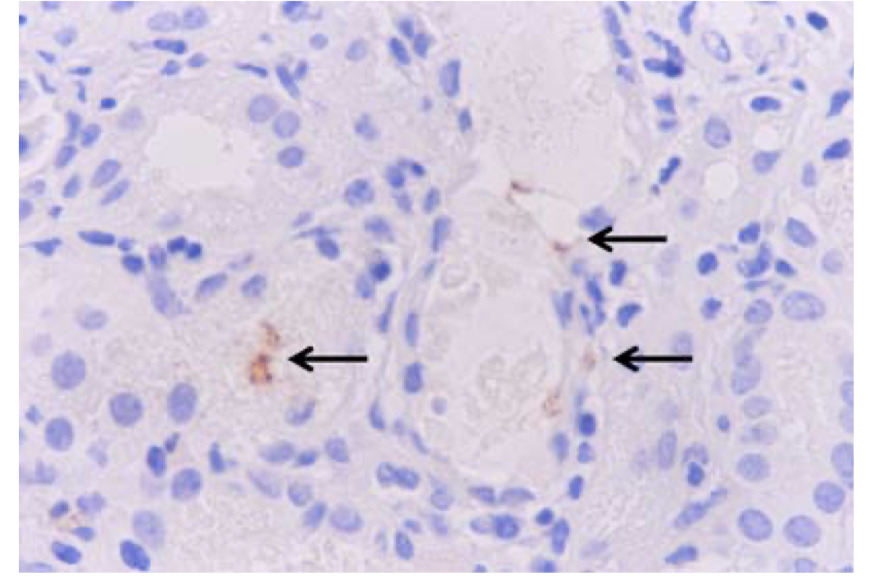
抗MPO Ab染色により、尿細管周囲の毛細血管壁、尿細管内腔に浸潤した好中球、および尿細管周囲の毛細血管内の好中球(矢印)に微量に染色された
血管壁のMPO染色は3人の患者では←のように限られた部位にしか観察されていない
3名の患者の検体において、CD34抗原性の消失を示すほとんどの部位は、IV型コラーゲンの染色性の低下または皺状の染色性の上昇を伴っていた
しかし、IV型コラーゲン染色が正常に見えるにもかかわらず、CD34抗原性の消失を示す部位もある
免疫組織化学的な総結果は以下のとおり
【Discussion】
- 傍尿細管毛細血管病変の定義
- 毛細管周囲壁のCD34染色性の消失、IV型コラーゲンのしわや染色性の消失、基底膜の破損、および傍尿細管毛細管腔と周囲の間質中の好中球と単核細胞の浸潤によって診断された
- 尿細管炎は、標準的な定義で、尿細管上皮細胞への炎症性細胞の浸潤に基づいて診断された
- 傍尿細管毛細血管ではIV型コラーゲンの染色が続いていてもCD34の染色が消失しており、PAS染色では毛細血管壁が無傷に見えた
- 尿細管炎は、周囲の傍尿細管毛細血管における好中球や単核細胞の浸潤を伴っていた
- 3例は尿細管周囲毛細血管炎と尿細管炎を併発したTI腎炎と診断された
- 毛細管周囲炎と尿細管炎の病態を考えとき,MPO-ANCAに関連した血管炎が強く疑われるが,その他のいくつかの病態メカニズムも考える必要がある
- MPO-ANCA陽性に伴う薬剤性TI腎炎を疑わなければならない。しかし、文献上ではほとんどの症例で好酸球や形質細胞を含む単核球の浸潤が報告されており、TI腎炎の起源が薬剤によるものであることが示唆されている今回の3例では、これらの細胞は全く認められなかった
- ウイルス感染に伴うTI腎炎では、病理学的特徴が類似しており、リンパ球、形質細胞、組織球の単核細胞の浸潤が認められるが、好中球の浸潤は認められない
- Sjo¨gren症候群、全身性エリテマトーデス(SLE)、尿細管間質性腎炎-ぶどう膜炎症候群、動脈炎を伴う関節リウマチ(RAA)などの自己免疫性TI腎炎、および本態性クリオグロブリン血症も考慮する必要がある。RAAを除き、間質中に好中球ではなく単核球の浸潤(Sjo¨gren症候群)やTBMだけでなく毛細血管壁への免疫グロブリンや補体の沈着(essential cryoglobulinemia、SLEなど)が報告されている
今回の症例に関して病因を考察
- 傍尿細管毛細血管のCD34細胞の消失が最初に起こり,間質では比較的拡散していた
- 浸潤した好中球に含まれるMPOがこの細胞からはじき出され、蛋白分解酵素やラジカル酸素を放出し、血管内皮細胞の抗原性喪失を誘導し、結果として、管内毛細血管壁の初期損傷をもたらす
- この過程は、毛細血管周囲炎と周囲の間質中の好中球と単核細胞の浸潤に進行する
- このMPOと尿細管炎によるCD34抗原性の早期喪失が、本症例における尿細管周囲毛細管炎と尿細管基底膜の溶解の病態に重要な役割を果たし、TI腎炎を誘導していたのである





