
Hypoglycaemia following JAK inhibitor treatment in patients with diabetes. Ann Rheum Dis. 2022 Apr;81(4):597-599.
Introduction
-
Janus kinase inhibitors (JAKi)ヤヌスキナーゼ阻害剤はいくつかの免疫介在性炎症性疾患の治療に有効な薬剤であり、処方されることが多くなってきている
case report Ann Rheum Dis 2021;80:578–9.
-
The Netherlands Pharmacovigilance Centre Larebは、1型糖尿病既往の54歳男性患者において関節リウマチに対してバリシチニブ(4mg/day)を使用した際に、adverse drug reaction (ADR)副作用として血糖低下作用の可能性があるという報告を受けた
-
この患者では、バリシチニブ投与後2週間のうちに低血糖予防のためにインスリン量を減らす必要があり、超長時間作用型のインスリンデグルデクを18単位から14単位へ、速効型インスリン製剤のインスリンアスパルトの両方とも減量した
-
Concomitant medication併用薬はmethotrexateメトトレキサート・tiotropium/olodaterol nebuliserチオトロピウム臭化物水和物・オロダテロール塩酸塩・beclomethasone aerosolベクロメタゾンエアロゾルであった
-
呼吸器感染症のため、バリシチニブを一時的に6週間投与中止になったときはインスリンを増量する必要があった
-
一方で、またバリシチニブ再開後はインスリンを減量しなければならなかった
-
JAK阻害薬での治療開始後すぐに血糖低下がおこったこと、バリシチニブ再開後にもまた同様の事象が再発したことは、causal relationship因果関係を示唆させる
-
血糖低下に関しては、baricitinib, tofacitinib, upadacitinib or filgotinibの欧州またはFDAの製品情報には、文章上のADRの表記はなく、糖尿病患者における警告も記載されていない
-
comparable case
-
全身性強皮症とDMを合併した71歳女性関節リウマチ患者に関する類似した症例が報告されている。
-
患者は複数のDMARDsに抵抗性があり、バリシチニブによる治療が奏効した(3週間のプレドニゾロンおよびメトトレキサートの併用)
-
RAと皮膚硬化の改善に加えてインスリンの1日必要量は17単位から11単位に減少し、最長で1年までの間増量しなかった
-
HbA1cのlevelは57mmol/molから46mmol/molに減少した
further investigation
-
低血糖の発生に対してAKiのADRの可能性について、さらなる検討を重ねた
-
EudraVigilance, the European Medicines Agency Pharmacovigilance database からMedical Dictionary for Regulatory Activitiesのpreferred terms基本語として‘Hypoglycaemia’ or ‘Blood glucose decreased’”を用いて、tofacitinib, baricitinib, upadacitinib and filgotinibのADR報告をを収集し分析した
-
開始時から2021年9月17日まで、EudraVigilanceにはJAKiに関する39,671件のADR報告があった
-
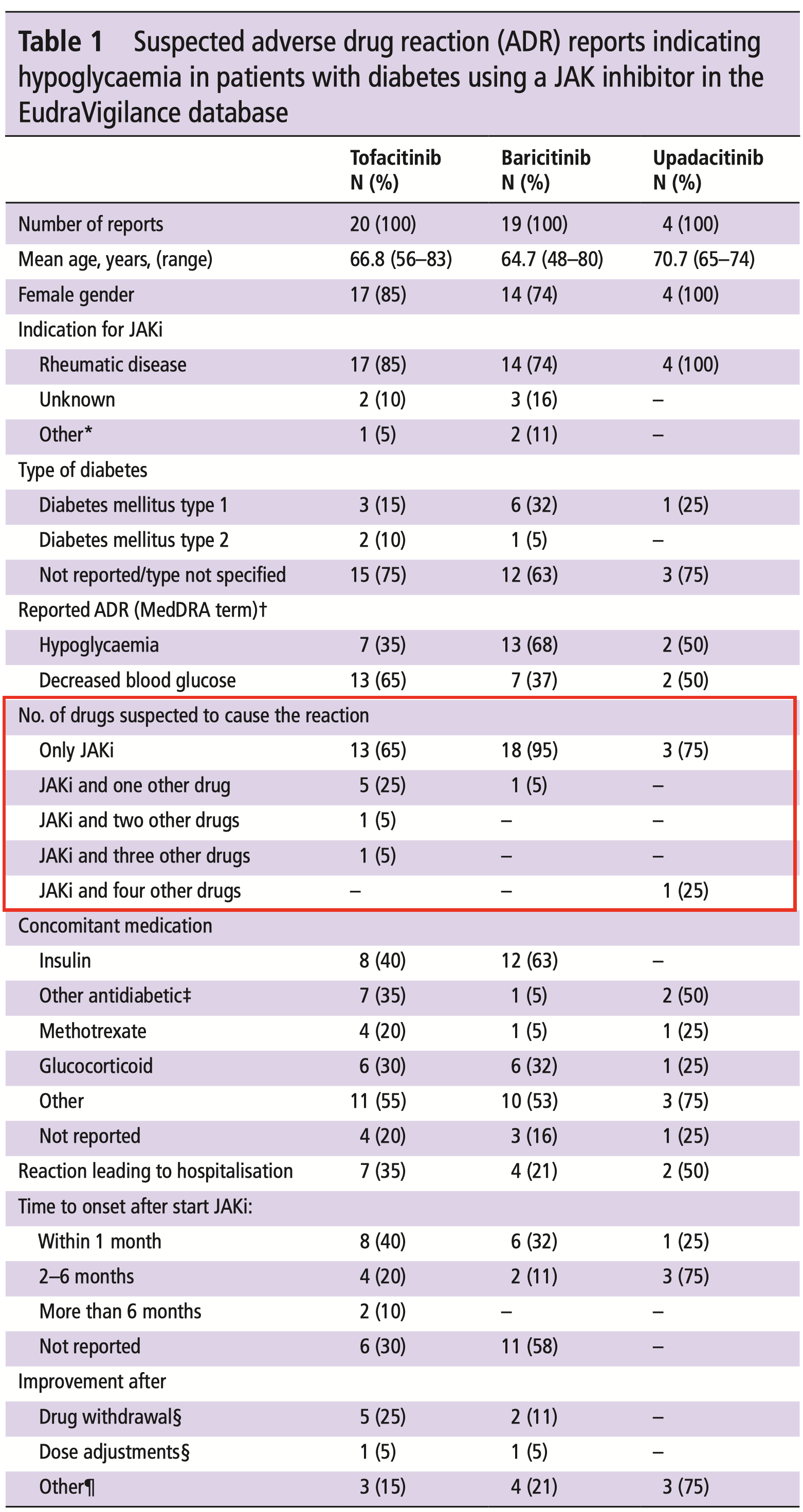
このうち、43件の報告は、DMの報告がある患者and/or抗糖尿病薬を併用している患者におけるbaricitinib, tofacitinib or upadactinibに関するものであった(Table1参照)
-
43件中9件(21%)で、JAKi+1-4種類の他の薬剤で血糖降下作用が発生した疑いが報告された。
-
1-4種類の他の薬剤の内訳は、抗糖尿病薬6例、副腎皮質ホルモン薬2例、メトトレキサート1例であった。
-
JAKi投与後の血糖値は、1〜5.5mmol/L、または基準値から0.5〜4mmol/Lの減少で15例で言及された
-
15例では、血糖低下はJAKi投与開始後1ヶ月以内に起こっていた
-
8例では、JAKi・抗糖尿病薬の中止または減量後に血糖コントロールが改善された
-
速効型および長時間作用型インスリンの減量については、最大で30%の減量が報告されている
-
これらの報告は文書の範囲で様々であり、特に副腎皮質ステロイドの漸減、メトトレキサートや他の抗糖尿病薬などの併用薬、疾患活動、併存する感染症など、血糖値やインスリン需要に影響のある他の因子に関しては報告されていないこともあった
-
しかしながら、発症までの時間、JAKi投与後の必要インスリン量の減少、中止後の改善は、JAKiが低血糖を誘発し、その結果、糖尿病患者における抗糖尿病薬の需要を減少させる可能性があることを示唆している
JAK/signal transducer and activator of transcription (STAT) pathway
-
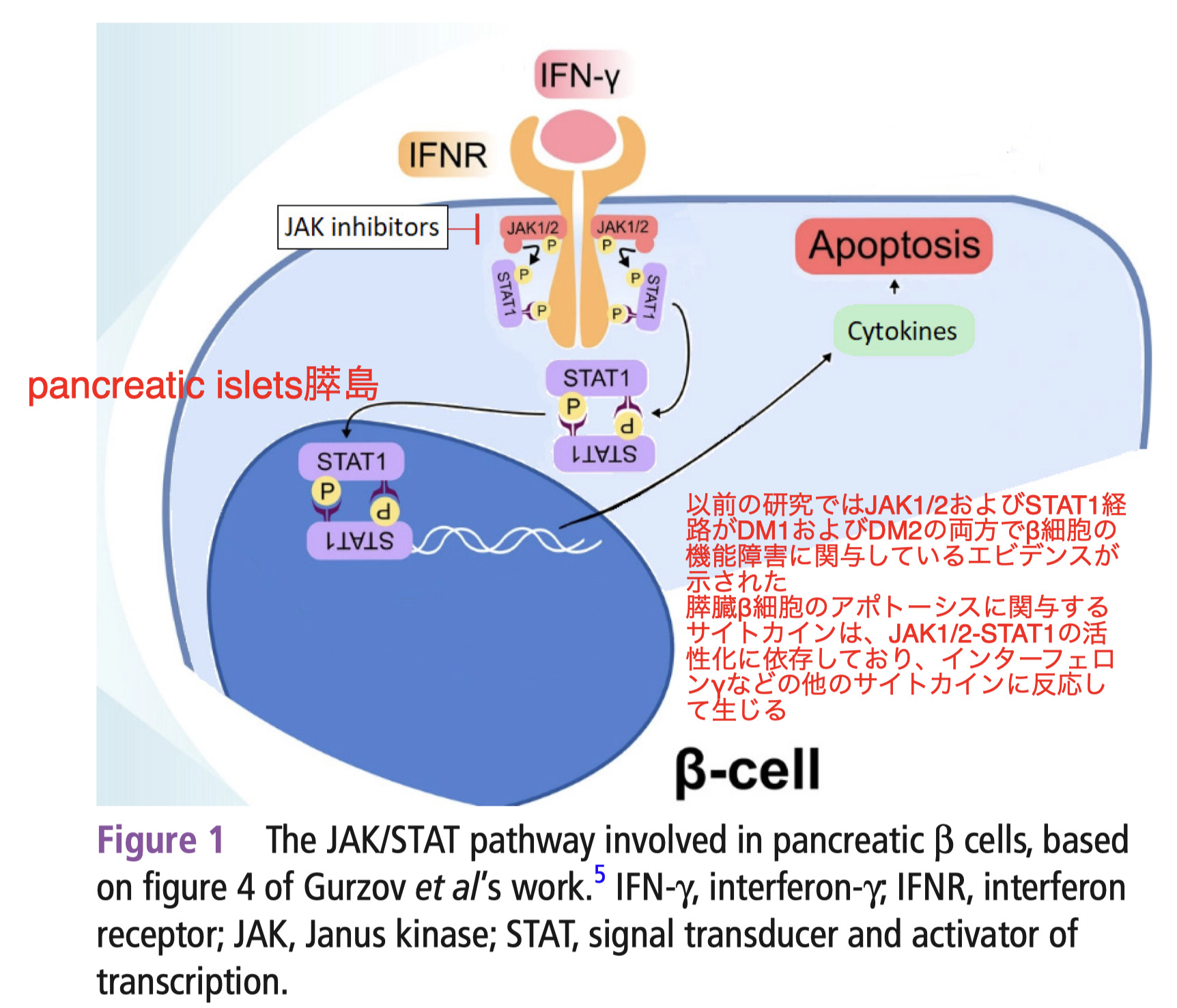
メカニズムに関してはpancreatic islets膵島におけるJAK/Signal Transducer and Activator of Transcription(STAT)の役割によって説明できるかもしれない
-
CXCL10は、β細胞のアポトーシスに関連するサイトカインであり、1型あるいは2型糖尿病の両方で過剰発現している
-
さらに、前臨床モデルでは、JAKiでの治療後にDMが改善するということが証明されている
perspective
-
結果として、1型あるいは2型糖尿病の治療という目的でJAKiを使用する可能性が示唆されており、現在新規発症の1型糖尿病に対するバリシチニブの有効性を検討する第2相RCTが開始となっている
-
今後は、より詳細な疫学研究やJAKiサブタイプの潜在的な類似性や分子的差異を考慮した明確な薬理学的のさらなる研究が必要である
conclusion
-
JAKiと1型/2型糖尿病の正確なポテンシャルやリスクを十分に解明されるまでは、DM患者でのJAKiの使用の際には血糖低下作用の可能性があることに留意すべきである




